五次剖宫产!子宫最薄处仅0.9mm!十堰妇幼帮助高危产妇成功闯关
38岁的梅梅(化名),此前已经历过四次剖宫产,这是她的第五次妊娠、第五次剖宫产。入院时,血压179/112mmHg,体重122公斤(BMI 44.8,属重度肥胖),子宫前壁下段最薄处仅0.9毫米,随时可能破裂。
慢性高血压并发重度子痫前期、四次剖宫产史、盆腔粘连、中度贫血、高龄……当这些高危因素集中在一个人身上时,任何一个环节出问题,后果都不堪设想。但最终,母子平安。
她是怎么“闯关”成功的?
第一关:0.9毫米的子宫正常的子宫下段肌层厚度约3-5毫米,0.9毫米意味着什么?意味着这层肌肉已经薄得近乎透明,子宫随时可能在没有征兆的情况下自发破裂。一旦破裂,大出血、胎儿窘迫、母婴生命危险都会在瞬间发生。
但这只是风险之一。四次剖宫产留下的盆腔粘连,让腹腔内的解剖结构变得复杂——膀胱、肠道与子宫可能粘连在一起,手术中稍有不慎就可能造成脏器损伤。多次子宫手术史还导致子宫肌纤维收缩能力下降,产后大出血概率大幅增加。而重度子痫前期又像一颗“不定时炸弹”,随时可能引发子痫抽搐、脑出血、胎盘早剥等致命并发症。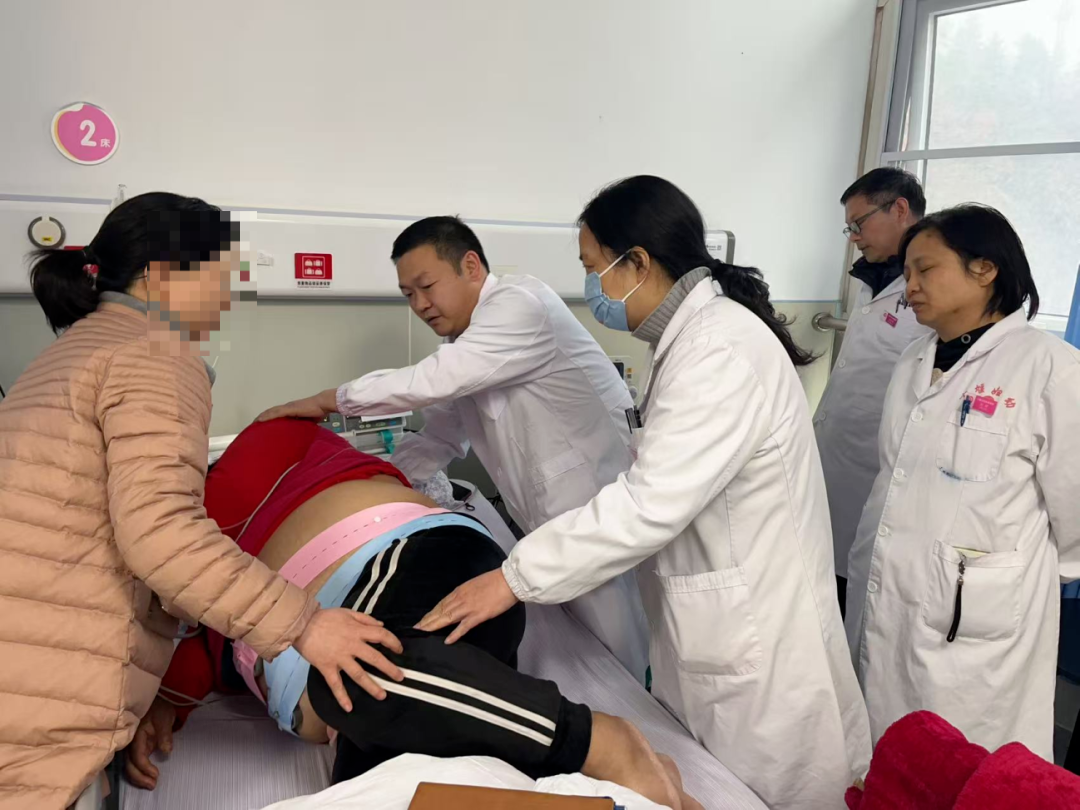
这不是一台普通的剖宫产,这是一场需要多学科协同作战的“攻坚战”。
第二关:多学科“集团军作战”接到病例后,十堰市妇幼保健院立即启动全院大会诊。产科、内科、麻醉科、新生儿科、输血科、超声科、药学部……各科专家迅速集结。
产科评估手术风险,制定手术方案;麻醉科根据体重和血压特点,设计个体化麻醉方案;新生儿科做好新生儿复苏准备;输血科备好血源,应对可能的大出血;内科协助调控血压,防范子痫发作。
这不是一个人的战斗,而是一个团队的“集团军作战”。作为全市分娩量最大的医院,十堰市妇幼保健院每年接收大量高危孕产妇,多学科协作(MDT)模式早已成为常规操作。正是这种长期积累下来的技术底气和团队默契,让复杂危重病例的救治有了更多保障。
第三关:60分钟精细操作
17:50,手术开始。麻醉顺利实施后,手术团队逐层进腹。术中可见盆腔粘连,胎盘部分粘连于子宫壁。手术团队仔细分离粘连,行人工剥离胎盘后,发现子宫收缩欠佳,立即给予促宫缩药物、按摩子宫并输血治疗,随后助娩出一名男婴。新生儿评分1分钟9分、5分钟10分(满分是10分),这个孩子拿到了近乎满分的成绩。手术同时行双侧输卵管结扎术,整台手术历时约60分钟,出血量控制在500ml,子宫得以保留。
每一步操作都有条不紊,每个环节都有预案支撑。
第四关:术后精细化照护
术后,梅梅被送回病房密切监护。目前血压逐渐平稳,子宫复旧良好,切口愈合情况正常。新生儿在新生儿科团队照护下反应良好,吸吮有力。术后抗感染、促宫缩、预防血栓等一系列措施正在有序推进,母子生命体征平稳,仍在康复中。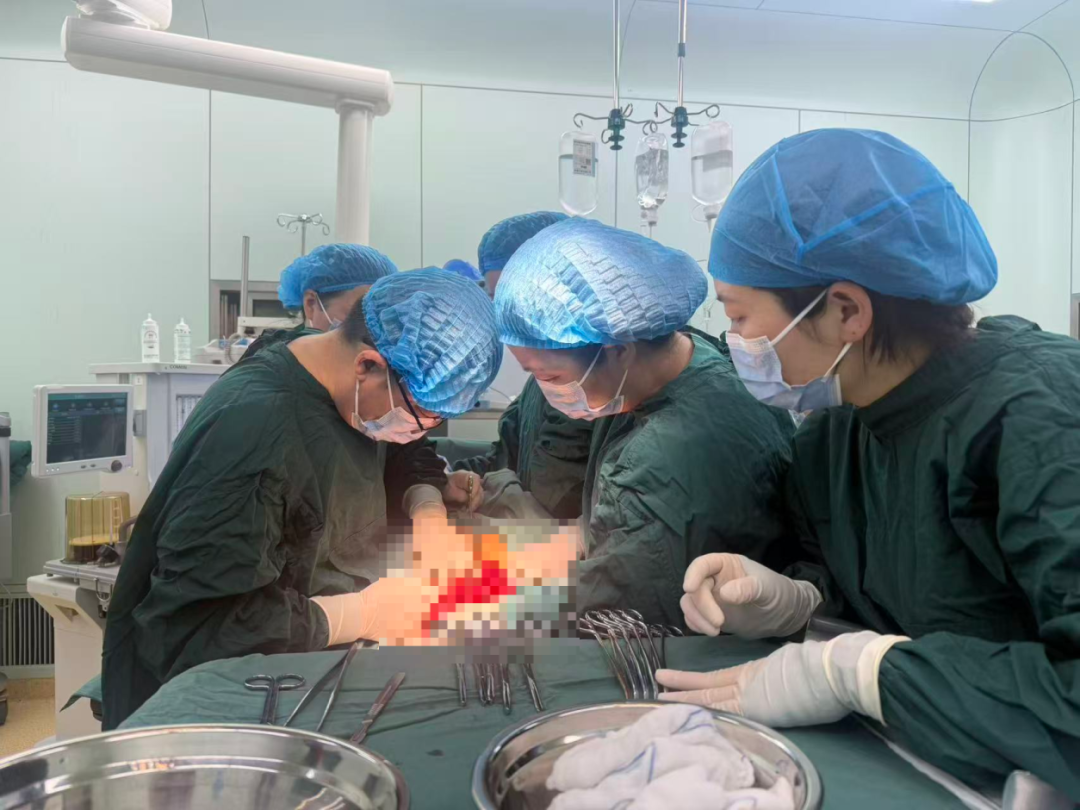
生孩子,不是“闯关游戏”梅梅是幸运的她遇到了一个经验丰富的多学科团队在危急时刻做出了正确决策但她的经历也给我们留下三点警示。
警示一
产检不是“可选项”,是“必选项”梅梅孕早期即发现血压升高,但孕期未正规产检,头痛症状也未引起足够重视,直到孕37周症状明显才就医。如果她能规范产检,血压控制得更好,手术风险本可以更低。十堰市妇幼保健院拥有健全的产前、产时、产后全技术服务链条,从孕前咨询到产后康复,全程护航。但再完善的医疗体系,也需要孕产妇的主动配合——所有孕妇都应规范产检,这是发现问题的第一道防线,也是对自己和宝宝最基本的负责。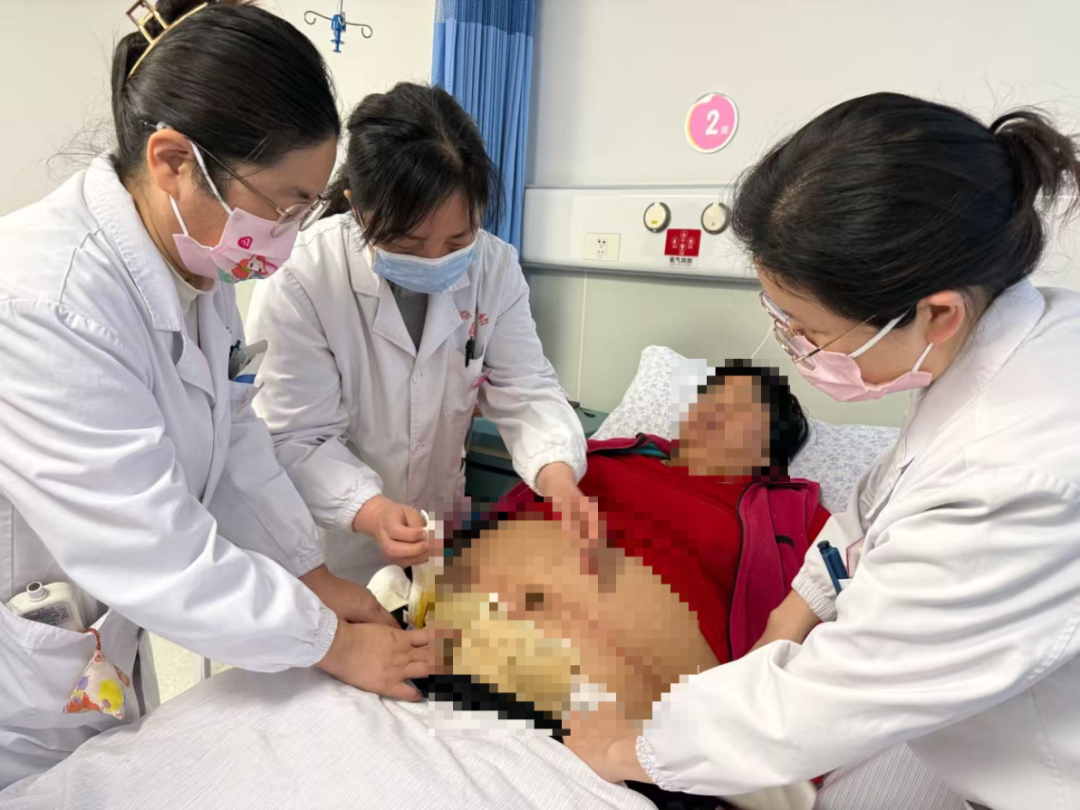
警示二
剖宫产不是“一劳永逸”每一次剖宫产,都在增加下一次妊娠的风险。盆腔粘连、子宫瘢痕、胎盘异常附着……这些并发症会随着手术次数的增加而累积。梅梅的子宫下段肌层仅0.9毫米,就是前四次手术留下的“后遗症”。生育政策放开后,很多家庭有了生育二孩、三孩的计划。这也意味着,第一次分娩方式的选择,可能影响未来的生育安全。谨慎选择分娩方式——头胎剖宫产的女性,再次妊娠前务必进行专业评估,这不仅是对自己负责,也是对未来的家庭负责。
警示三
高危孕产妇需要“多学科”护航梅梅的成功救治,再次印证了多学科协作的价值。在十堰市妇幼保健院,MDT不是写在纸上的制度,而是每天都在发生的实战。从术前评估到术后管理,从血压控制到切口护理,每一个环节都在为母婴安全加码。 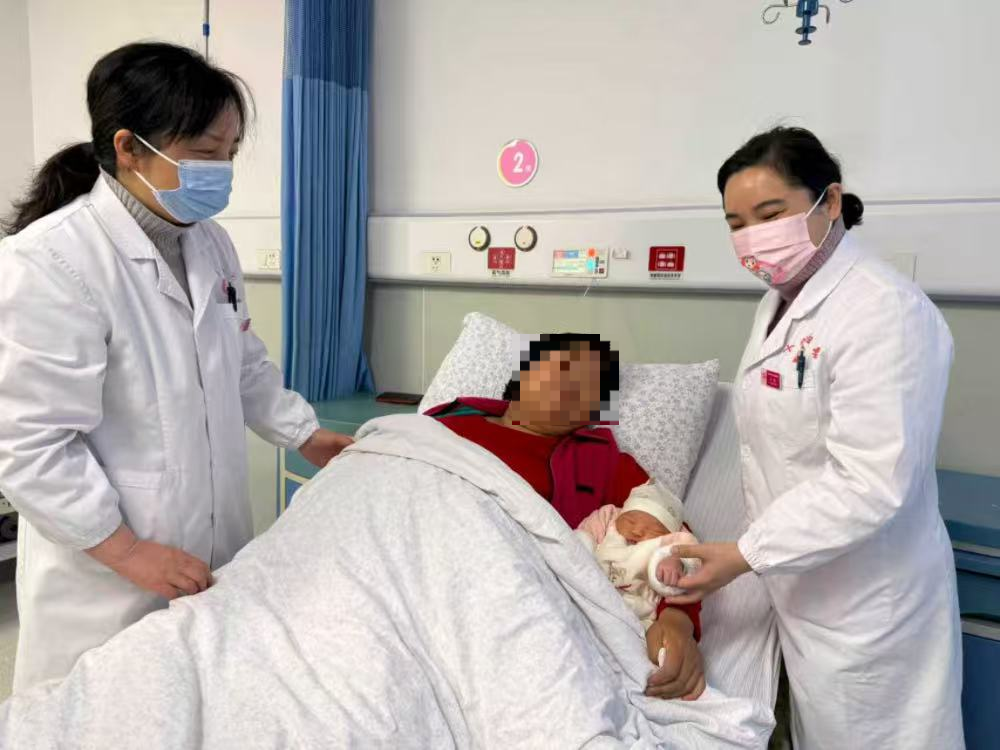
“母子平安。”这四个字,是对一个家庭最好的礼物,也是对一群医护人员最好的褒奖。但梅梅的故事也提醒我们:生孩子不是“闯关游戏”,没有重来。规范产检、控制基础疾病、理性选择分娩方式——把这些做到位,才是对自己和宝宝最大的负责。


